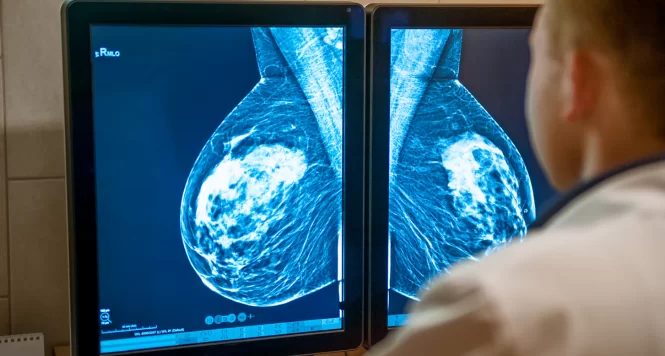
Apesar de ser essencial no combate ao câncer de mama, a mamografia ainda levanta debates sobre seus efeitos positivos e negativos. Entenda o que a ciência diz.
A mamografia é, sem dúvida, uma das principais ferramentas na luta contra o câncer de mama. Ao permitir a detecção precoce da doença, aumenta as chances de tratamento menos agressivo, melhora o prognóstico e salva vidas. No entanto, esse mesmo exame também gera questionamentos entre especialistas e pacientes, especialmente quando se fala em sobrediagnóstico e em impactos emocionais de resultados imprecisos.
Segundo estudos recentes da Sociedade Brasileira de Mastologia, a mamografia pode ser vista sob duas perspectivas: a de quem reconhece seu papel fundamental na redução da mortalidade e a de quem aponta os riscos de excesso de exames, ansiedade e até tratamentos desnecessários.
Entre os benefícios mais claros do rastreamento mamográfico, estão:
• Diagnóstico precoce do câncer de mama
• Redução da necessidade de mastectomias
• Menor uso de quimioterapia
• Menores custos no tratamento a longo prazo
Esses pontos reforçam a importância do exame como parte de uma estratégia de cuidado integral à saúde da mulher, especialmente a partir dos 40 anos, faixa etária que muitas entidades médicas defendem como ideal para o início do rastreamento anual.
Por outro lado, os possíveis riscos ou desvantagens também precisam ser levados em consideração:
• Falsos positivos que geram sofrimento e ansiedade
• Sobrediagnóstico, que pode levar a tratamentos desnecessários
• Exposição à radiação, ainda que em baixa dose
A polêmica se acentua quando se compara a diretriz do Ministério da Saúde, que indica o rastreamento bianual entre 50 e 69 anos, com as recomendações da comunidade médica, que defende o início mais precoce e exames anuais.
Conclusão:
A mamografia não é perfeita, mas os dados mostram que seus benefícios superam os riscos, especialmente quando o exame é feito com acompanhamento adequado, protocolos bem definidos e escuta ativa da paciente.
Mais do que rotular o exame como mocinho ou vilão, o foco deve estar em garantir o acesso à mamografia de qualidade para todas as mulheres e em oferecer informação clara para que elas possam fazer escolhas conscientes sobre sua saúde.