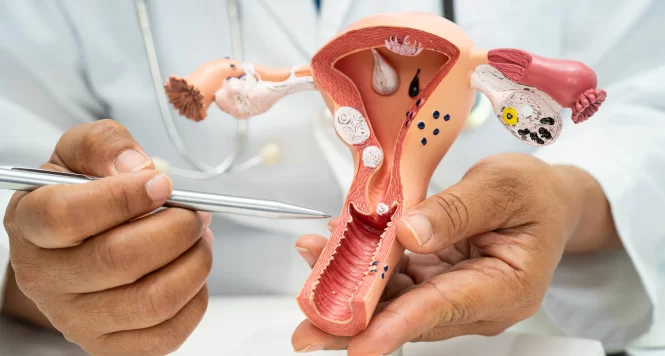
Março é o mês de conscientização sobre a endometriose, uma oportunidade importante para ampliar informação, reduzir o atraso no diagnóstico e dar visibilidade a uma condição que afeta milhões de mulheres.
Apesar de ser uma doença frequente, a endometriose ainda é cercada por desinformação e normalização da dor. Muitas mulheres passam anos convivendo com sintomas intensos antes de receberem um diagnóstico adequado.
Não é raro que, ao finalmente entender o que está acontecendo, surja a pergunta:
“Eu poderia ter evitado?” “Se tivesse investigado antes, isso não teria evoluído?”
Essas dúvidas revelam algo: além da dor física, existe também uma carga emocional significativa. Afinal, é possível prevenir a endometriose?
O que é a endometriose e por que ela acontece?
A endometriose é uma doença inflamatória crônica em que tecido semelhante ao endométrio (a camada que reveste o interior do útero e descama durante a menstruação) cresce fora da cavidade uterina.
Esse tecido pode atingir ovários, trompas, intestino, bexiga e outras estruturas da pelve. Como responde aos hormônios do ciclo menstrual, sofre estímulo mensal, gerando inflamação, dor e, em alguns casos, formação de aderências, endometriomas e infertilidade.
A origem da doença é multifatorial. Entre os fatores envolvidos estão influência hormonal, alterações imunológicas, predisposição genética e mecanismos inflamatórios. Não existe uma causa única claramente definida.
Até o momento, não há uma forma comprovada de impedir que a doença surja.
Então, o que realmente pode ser prevenido?
Embora não possamos evitar completamente o aparecimento da doença, podemos atuar na prevenção da progressão e das complicações e isso faz diferença real na qualidade de vida.
- Não normalizar dor intensa
Cólica incapacitante não deve ser considerada normal. Quando a dor interfere na rotina, no trabalho, na escola ou na vida íntima, é um sinal de alerta.
O atraso no diagnóstico pode permitir que a doença evolua para formas mais complexas. Investigar precocemente é uma das atitudes mais importantes.
- Acompanhamento ginecológico regular
Consultas periódicas permitem avaliação clínica adequada, solicitação de exames específicos e monitoramento da evolução.
A endometriose pode avançar para formas profundas, acometendo intestino, bexiga ou levando à chamada pelve congelada, caracterizada por múltiplas aderências.
O acompanhamento não impede o surgimento da doença, mas pode impedir que ela evolua silenciosamente.
- Planejamento reprodutivo consciente
A endometriose pode impactar a fertilidade, principalmente quando há comprometimento ovariano ou tubário.
Por isso, conversar precocemente sobre planos de gestação é parte importante do cuidado. Em alguns casos, estratégias específicas podem ser consideradas para preservar o potencial reprodutivo.
- Estilo de vida e controle inflamatório
Embora hábitos saudáveis não impeçam a doença, alimentação equilibrada, prática regular de atividade física, sono adequado e controle do estresse podem auxiliar no controle dos sintomas e na resposta inflamatória do organismo.
São medidas complementares, que fazem parte de um cuidado integral.
Quando procurar avaliação?
Alguns sinais merecem investigação:
- Dor menstrual intensa e progressiva
- Dor na relação
- Dor para evacuar ou urinar no período menstrual
- Dor pélvica persistente
- Dificuldade para engravidar
Ignorar os sintomas é o que mais contribui para o atraso no diagnóstico.
Março nos convida à conscientização, mas o cuidado deve acontecer o ano inteiro.
Endometriose não é exagero, não é frescura e não é resultado de descuido.
É uma condição médica real, complexa e que merece ser levada a sério. Não se trata de sensibilidade exagerada nem de falta de cuidado, trata-se de uma doença que exige olhar atento e acompanhamento especializado.
Se não podemos evitar totalmente seu aparecimento, podemos evitar que ela avance sem controle. Diagnóstico precoce, acompanhamento contínuo e tratamento individualizado mudam o curso da doença e a qualidade de vida da mulher.
Informação gera autonomia. E cuidado oportuno muda trajetórias.